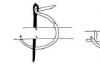
Мочевыделительная система включает: почки, вырабатывающие мочу, мочеточники - тонкие трубочки, по которым образовавшаяся в почках моча стекает в мочевой пузырь – резервуар, в котором моча накапливается до мочеиспускания, и мочеиспускательный канал, по которому моча покидает мочевой пузырь.
В норме моча человека стерильна, то есть в ней не содержится никаких микроорганизмов. Если в моче появляются бактерии , идет речь об инфекции мочевых путей.
Действительно ли инфекции мочевых путей чаще случаются во время беременности?
Беременность не увеличивает риска возникновения асимптомной бактериурии или цистита. Но пиелонефрит во время беременности случается чаще. Причин этому несколько. Во-первых, гормон прогестерон снижает тонус мочеточников, соединяющих почки и мочевой пузырь. Они расширяются, и моча в них протекает не так быстро и свободно, как раньше. Вдобавок на них давит растущая матка, что еще больше затрудняет ток мочи. Моча по мочевым путям движется медленнее, и у бактерий появляется время, чтобы размножиться и прикрепиться к стенке мочевых путей.
Тонус мочевого пузыря также снижается, по той же причине. Становится сложнее его полностью опорожнить при мочеиспускании, и создаются условия для пузырно-лоханочного рефлюкса , обратного заброса мочи из мочевого пузыря в почку. Рефлюкс это транспорт для бактерий из мочевого пузыря в почку.
Также во время беременности моча становится более щелочной, содержит больше глюкозы и аминокислот , что создает более благоприятные условия для роста бактерий.
Насколько это серьезно?
Это серьезно. Тяжелый пиелонефрит во время беременности (гестационный пиелонефрит) опасен для жизни матери. Даже легко протекающий гестационный пиелонефрит может привести к преждевременному прерыванию беременности – выкидышу или преждевременным родам, к гибели плода или новорожденного.
Бессимптомная бактериурия при беременности же увеличивает риск развития пиелонефрита. Примерно у тридцати процентов беременных женщин с асимптомной бактериурией, не получающих лечения, развивается гестационный пиелонефрит. Кроме того асимптомная бактериурия увеличивает риск преждевременного прерывания беременности и рождения маловесного ребенка. Именно поэтому анализам мочи во время беременности уделяется повышенное внимание.
Каковы симптомы цистита?
Симптомы цистита могут различаться от случая к случаю. Наиболее частые симптомы это:
- Боли, дискомфорт или жжение во время мочеиспускания и, возможно, во время полового контакта.
- Дискомфорт в области малого таза или боли в нижних отделах живота (чаще всего сразу над лобком).
- Частые или неконтролируемые позывы к мочеиспусканию, даже несмотря на небольшое количество мочи в мочевом пузыре. Для беременности характерны более частые позывы к мочеиспусканию, поэтому по одному этому признаку узнать цистит будет сложно.
- Моча может приобрести неприятный запах или стать мутной. Иногда при цистите в моче обнаруживается кровь . Может немного повыситься температура, но это для цистита повышение температуры не слишком характерно.
Если Вам кажется, что у Вас цистит, Вам нужно немедленно обратиться к наблюдающему Вас акушеру-гинекологу для проведения общего анализа мочи и посева мочи.
Каковы симптомы гестационного пиелонефрита?
Если вы думаете, что у вас гестационный пиелонефрит, вам нужно немедленно обратиться за медицинской помощью, иногда симптомы нарастают очень быстро и ситуация становится опасной для жизни в течение нескольких часов.
Я беременна и у меня бактерии в моче, что делать?
После завершения курса нужно будет повторно сдать посев мочи, чтобы проконтролировать эффективность лечения. При необходимости лечение будет продолжено уже другим препаратом. Также после перенесенной инфекции мочевых путей имеет смысл периодически контролировать посев мочи для исключения повторного возникновения бактериурии.
Я беременна и у меня цистит, что делать?
Вам тоже будет назначен антибиотик, безопасный для ребенка. Обычно антибиотик при цистите во время беременности назначается достаточно коротким курсом. Вам нельзя прекращать прием как только пройдут симптомы цистита, обязательно нужно завершить курс для того чтобы уничтожить все микробы, вызвавшие цистит.
После лечения также нужно будет контролировать анализы мочи и, при необходимости, лечение будет проведено повторно.
У меня гестационный пиелонефрит, что делать?
Вы должны находиться в стационаре. Там вам назначат внутривенные или внутримышечные инъекции антибиотика, безопасного для ребенка и будут наблюдать за состоянием ребенка и вашим, чтобы вовремя вмешаться, если кому-нибудь из вас будет угрожать опасность или если появятся признаки угрожающих преждевременных родов.
Как избежать инфекции мочевых путей во время беременности?
- Употреблять достаточное количество жидкости, не менее полутора литров в сутки (отеки беременных не являются противопоказанием к употреблению большого количества жидкости).
- Не игнорировать позывы к мочеиспусканию и пытаться при каждом мочеиспускании полностью опорожнить мочевой пузырь
- После дефекации вытирать область заднего прохода движением спереди назад, чтобы бактерии из кишечника не попали в область уретры
- Поддерживать чистоту наружных половых органов с помощью воды и мягкого моющего средства
- Подмываться и опорожнять мочевой пузырь до и после половых контактов
- Употреблять брусничные и клюквенные морсы. По некоторым данным брусничный и клюквенный сок содержат вещества, лишающие бактерии возможности фиксироваться к стенкам мочевых путей и вызывать воспаление. (К сожалению, брусничные и клюквенные морсы не помогут излечиться от уже возникшей инфекции, поэтому если у вас есть симптомы инфекции мочевых путей, вам надо обратиться к наблюдающему вас акушеру-гинекологу для назначения антибиотика).
- избегать средств женской гигиены и сильных моющих средств, которые могут вызвать раздражение слизистой уретры и наружних половых органов, что сделает их отличной средой для развития бактерий
- не использовать спринцевания во время беременности.
Когда вы слышите фразу «инфекция мочевыводящих путей при беременности » (ИМП), вы, скорее всего, представляете себе инфекции мочевого пузыря и сопутствующие им симптомы – такие, как частые позывы на мочеиспускание и жжение во время опорожнения мочевого пузыря. Действительно, такое состояние, называемое циститом, довольно распространено среди сексуально активных женщин от 18-ти до 45-ти летнего возраста. Однако это далеко не весь перечень инфекций системы мочевыведения!
На самом деле инфекция может развиться в любой части ваших мочевыводящих путей, которые начинаются в почках, где производится моча, продолжаются трубочками, которые называются мочеточниками, по которым моча опускается вниз, в мочевой пузырь, и заканчиваются мочеиспускательным каналом – короткой трубкой, выводящей мочу за пределы организма.
ИМП, как правило, вызывают бактерии, занесенные с кожи, из влагалища или прямой кишки, и которые через мочеиспускательный канал продвигаются вверх по всей длине мочевыводящих путей. Часто бактерии останавливаются в мочевом пузыре и размножаются там, вызывая воспаление (цистит) и приводя к возникновению симптомов, известных практически каждому человеку.
Но бактерии могут поднять выше из мочевого пузыря, вплоть до мочеточников, что приводит к заражению одной или обеих почек. Почечная инфекция (пиелонефрит) является наиболее распространенным серьезным осложнением беременности. Такая инфекция может распространиться по всей кровеносной системе и стать опасной для жизни будущей матери.
Почечная инфекция также может иметь серьезные последствия для ребенка. Она увеличивает риск преждевременных родов, рождения маловесного ребенка, а также повышает риском мертворождения и смерти новорожденного.
Бывает и так, что при наличии инфекций мочевыводящих путей при беременности , то есть при наличии в анализе мочи бактерий, женщина не замечает абсолютно никаких симптомов. Это состояние известно как «бессимптомная бактериурия». Когда вы не беременны, это заболевание обычно не вызывает проблем и часто проходит самостоятельно. Но во время беременности не выявленная и не леченная бессимптомная бактериурия значительно увеличивает риск развития почечной инфекции и связанных с ней преждевременных родов, а также может привести к тому, что у женщины родится ребенок с низким весом. Именно по этим причинам беременной женщине нужно обязательно сдавать мочу на анализ перед каждым посещением своего врача.
Беременность сама по себе значительно увеличивает риск получения инфекции почек. И вот почему: более высокий уровень гормона прогестерона уменьшает мышечный тонус мочеточников (трубочек между почками и мочевым пузырем), что приводит к их расширению и замедлению оттока мочи. Кроме того, увеличивающаяся матка может сдавливать мочеточники, что делает затруднительным продвижение мочи по ним. Ваш мочевой пузырь также теряет тонус во время беременности. Поэтому полное опорожнение мочевого пузыря становится затруднительным, а сам мочевой пузырь становится более склонным к рефлюксу – состоянию, при котором некоторое количество мочи забрасывается обратно в почки.
Результатом этих изменений является то, что прохождение мочи по мочевыводящим путям занимает больше времени, тем самым предоставляя бактериям больше времени для размножения и продвижения к почкам. Более того, во время беременности ваша моча становится менее кислой и содержит глюкозу, а это создает наиболее благоприятные условия для размножения бактерий.
Симптомы инфекции мочевыводящих путей
Симптомы всех инфекций мочевыводящих путей при беременности практически одинаковы, поэтому мы приведем наиболее частые симптомы воспаления мочевого пузыря (цистита). Общие симптомы воспалительных процессов в мочевом пузыре следующие:
- дискомфорт, жжение или боль во время мочеиспускания и полового акта (не всегда);
- боль в тазовой области или внизу живота (чаще всего – чуть выше лобковой кости);
- непреодолимое или частое желание помочиться, даже если в мочевом пузыре очень мало мочи.
Вы также можете обнаружить, что ваша моча приобрела неприятный запах или выглядит мутной, или можете заметить в ней следы крови. У вас может появиться субфебрильная температура (около 37,2°), но чаще всего температура остается нормальной.
Поскольку частые позывы в туалет – это довольно распространенное явление во время беременности, то женщина может вовремя и не заметить, что у нее цистит, особенно если симптомы инфекции слабо выражены.
Если же вы заметили признаки, указывающие на возможную инфекцию почек, необходимо немедленно обратиться к врачу. Симптомы почечной инфекции часто появляются совершенно внезапно и обычно включают в себя:
- высокую температуру, в сопровождении лихорадку, сильной потливости или озноба;
- боль в спине, в поясничной области;
- боль в боку, в области подреберья, которая может локализоваться с одной или с обеих сторон;
- боль в животе;
- тошноту и рвоту.
Вы также можете заметить кровь или гной в моче, и у вас могут быть некоторые из симптомов цистита.
Бессимптомная бактериурия во время беременности
Бессимптомная бактериурия у беременных женщин часто приводит к преждевременным родам и очень маленькому весу у новорожденного ребенка. Если бактериурию не лечить, то вероятность развития почечной инфекции достигает 40%, однако, при адекватном лечении риск резко понижается и составляет от 1 до 4%.
Чтобы узнать, есть ли бактерии в мочевых путях, ваш доктор назначит вам сначала общий анализ мочи (ОАМ), но если в нем будут выявлены отклонения, то вам нужно будет пройти и . Кроме того, вам может понадобиться УЗИ почечных лоханок для выявления отклонений в их структуре и функционировании.
Если же анализ мочи на присутствие бактерий даст положительный результат, вам , которые безопасны для приема во время беременности. Полный курс такой антибиотикотерапии длится в среднем около недели, и, как правило, приводит к полному устранению инфекции.
После окончания лечения , вам нужно будет повторить анализы для того, чтобы убедиться, что инфекция вылечена. Если же вдруг лечение окажется неэффективным, вам назначат еще один курс с использованием другого антибиотика. Если же бактериурия сохраняется, то вам, вероятнее всего, назначат постоянное применение антибиотиков (в низкой дозе) на весь оставшийся срок беременности.
Лечение цистита у беременных женщин
Если у вас во время беременности разовьется инфекция мочевого пузыря (цистит), вам будет назначено лечение, похожее на лечение бактериурии, но курс будет немного короче (обычно до пяти дней). Антибиотики обычно облегчают симптомы уже спустя сутки после начала лечения, но всё же очень важно пройти весь курс до конца, чтобы полностью избавиться от всех бактерий в мочевых путях.
После завершения лечения (и периодически в течение беременности) вам будет назначен анализ мочи для подтверждения эффективности терапии. Если же цистит не поддастся назначенному лечению, или если у вас будут рецидивы заболевания, то вам могут назначить ежедневно (до конца беременности) принимать низкие дозы антибиотиков для профилактики воспаления и осложнений от него.
Почечная инфекция у беременных женщин
Если у вас, пока вы беременны, появится почечная инфекция, вы будете госпитализированы, и вам будет проведен внутривенный курс антибиотикотерапии. Кроме того, за вашим состоянием здоровья и за состоянием вашего ребенка будет вестись тщательное наблюдение – врачи будут оценивать множество параметров, включая температуру, артериальное давление, пульс, дыхание и суточный диурез, ритм сердца вашего ребенка, и следить за появлением любых признаков преждевременных родов.
Длина госпитализации варьируется в зависимости от конкретной ситуации. Если после первых суток госпитализации станет ясно, что у вас легкая форма заболевания, что назначенное лечение эффективно и нет угрозы преждевременных родов, то вас могут выписать домой на амбулаторное лечение с применением пероральных антибиотиков.
Если же у вас тяжелая форма почечной инфекции, вам придется оставаться в больнице для дальнейшего лечения и наблюдения. Такая госпитализация будет длиться до того момента, пока у вас не установится нормальная температура, которая будет сохраняться такой в течение двух суток, и у вас исчезнут все симптомы инфекции.
Профилактика инфекций мочевыводящих путей
Чтобы предотвратить , нужно придерживаться следующих рекомендаций:
- Пейте много воды, как минимум восемь стаканов за сутки;
- Никогда не игнорируйте позывов в туалет, и во время мочеиспускания постарайтесь опорожнить мочевой пузырь до конца (для этого нужно слегка наклониться вперед);
- После дефекации, вытирайте область анального отверстия движениями спереди назад – так вы предотвратите попадание в мочеиспускательный канал бактерий из прямой кишки;
- Соблюдайте гигиену половых органов, подмывайте гениталии теплой водой с мягким мылом;
- Очищайте область половых органов после мочеиспускания, а также перед вступлением в половой акт и после него;
- Пейте клюквенный или брусничный сок. Исследования показывают, что клюквенный и брусничный сок снижают уровень бактерий и препятствуют их в мочевых путях;
- Избегайте средств интимной женской гигиены (например, дезодорантов или смазок), а также не пользуйтесь туалетным мылом, не предназначенным для интимных зон. Такие средства могут раздражать уретру и половые органы, тем самым создавая замечательную среду для размножения бактерий. И полностью откажитесь от контрастного душа, пока вы беременны.
Кроме врожденных инфекций, немалую проблему для акушеров представляет бактериальная инфекция, осложняющая течение беременности. Наиболее часто встречаются инфекции почек и нижних отделов мочевыводящих путей.
Особенно серьезной инфекцией во время беременности является пиелонефрит . Другая инфекция - бессимптомная бактериурия - может быть выявлена и устранена. Как правило, в результате лечения частота развития пиелонефрита значительно снижается. К возникновению инфекции почек у беременных предрасполагает ряд факторов: действие гормонов (предположительно прогестерона с его расслабляющим влиянием на гладкую мускулатуру), сниженный тонус мочеточников, сниженная перистальтика и давление увеличенной матки на мочеточники во входе таза.
Бессимптомная бактериурия
Согласно определению, бессимптомная бактериурия представляет такое состояние, когда значительное количество вирулентных микроорганизмов находится в моче женщины без каких-либо симптомов инфекции мочевых путей. Значительным считается число колоний 100 000 или более в 1 мл. мочи, взятой с помощью катетера.
Частота бессимптомной бактериурии составляет 2-3 % в группе женщин с высоким и 7-8 % - с низким уровнем жизни. По приблизительным подсчетам, явная инфекция мочевых путей возникает во время беременности только у 1-2 % женщин без бессимптомной бактериурии. При ее наличии примерно у 25 % женщин развивается острая инфекция, часто пиелонефрит, если не проводится своевременное лечение. Антибактериальная терапия, направленная на устранение бессимптомно протекающей инфекции, снижает частоту пиелонефрита до 1-3 %.
Наиболее часто возбудителем является кишечная палочка, выявленная у 73 % больных; 24% других патогенных микроорганизмов составили Klebsiella и Enterobacter, остальные 3%-протей. Иногда возбудителем инфекции мочевых путей у беременных бывает гемолитический стрептококк группы А и В. Кратковременная противомикробная терапия при бессимптомной бактериурии столь же эффективна, как и продолжительное лечение антибиотиками.
Разумеется, при этом необходим контроль за эффективностью лечения путем посевов флоры.
Клинически проявляющаяся инфекция
При исследовании мочи обнаруживаются белые кровяные клетки, часто в виде скоплений, слепки лейкоцитов и бактерии. Метод иммунофлюоресценции, направленный на выявление покрытых антителами бактерий, может подтвердить наличие поражения почек. Хотя у большинства больных при лечении быстро наступает улучшение и у 85% - через 48 ч. после его начала температура тела возвращается к норме, у некоторых женщин может развиться бактериемический шок и в редких случаях наступить смерть.
Влияние на состояние плода
За последние годы опубликовано множество противоречивых работ о влиянии инфекции мочевых путей матери на плод. Частота преждевременных родов значительно выше у женщин с бактериурией, чем при отсутствии инфекции мочевых путей. Кроме того, перинатальная смертность, связанная с наиболее частыми нарушениями плаценты или плода, была существенно выше у женщин с инфекцией мочевых путей.
Все смертельные исходы имели место у больных, у которых инфекция мочевых путей развилась в пределах 15 дней до наступления родов. Самый высокий уровень смертности отмечен при сочетании инфекции мочевых путей у матери с гипертензией и ацетонурией. Только одно из нарушений - задержка роста плаценты - значительно чаще было зарегистрировано при беременности, осложненной бактериурией. Повышение смертности в основном было связано с теми нарушениями, частота которых существенно не изменилась. Это дает основание полагать, что инфекция мочевых путей делает более уязвимым ребенка, который уже имеет какие-то изменения.
При наличии инфекции мочевых путей у матери у ребенка установлены следующие изменения: низкая масса тела при рождении, мертворождение, Rh-несовместимость, инфекция глаз и нарушение двигательной активности к возрасту 8 мес. Ряд этих проявлений, очевидно, не связан причинно-следственными отношениями, а представляет собой сосуществующее заболевание.
Немало исследований проведено с целью выяснения возможного влияния бессимптомной бактериурии на неонатальный исход или на недонашивание. Результаты исследований оказались противоречивыми, они поделились почти поровну; одни авторы отстаивают связь между инфекцией мочевых путей с недонашиванием и развитием позднего токсикоза, другие - не находят эту связь достоверной.
Профилактически-лечебные меры
Бессимптомная бактериурия и цистит
- У всех женщин при первом обращении к врачу должно быть проведено скрининг-обследование с целью выявления бактериурии.
- Для лечения начальной инфекции применяют сульфаниламидные препараты, ампициллин, цефалоспорины или фурадонин. Лечение должно продолжаться в течение 7-10 дней. Сульфаниламиды могут усилить гипербилирубинемию в неонатальном периоде у тех детей, матери которых принимали препарата перед родами. Механизм их действия связан с конкуренцией за белок, связывающий билирубин, и, возможно, с непосредственным влиянием на глюкуронилтрансферазу. Сульфаниламидные препараты могут быть заменены ампициллином при отсутствии у женщин аллергических реакций. Цефалоспорины достигают высокой концентрации в мочевых путях и могут использоваться в тех случаях, когда это показано в соответствии с результатами исследования чувствительности к антибиотикам Фурадонин также эффективен при лечении первичной инфекции однако он может усилить гемолиз у женщин с дефицитом Г-6-ФД. Во время беременности лучше избегать назначения препаратов тетрациклинового ряда, они могут вызывать изменение цвета молочных зубов у детей раннего возраста. Кроме того, не следует назначать тетрациклин беременным с нарушенной функцией почек, поскольку при данном состоянии его концентрация может достигнуть такого уровня, который оказывает токсическое действие на печень. Лечение бактримом во время беременности имеет определенные противопоказания; он обладает тератогенным эффектом у крыс (в основном вызывает расщепление твердого неба), хотя в ограниченных исследованиях такого действия при применении его у беременных женщин не зарегистрировано.
- После лечения необходимо сделать повторные посевы, чтобы убедиться в его эффективности. Затем культуральное исследование должно быть проведено повторно с интервалами в 6 нед. для своевременного выявления реинфекции.
Острый пиелонефрит
- Женщин с острым пиелонефритом следует госпитализировать для проведения терапии антибиотиками и внутривенного вливания жидкостей. Беременные женщины, хотя и нечасто, более восприимчивы к токсическому шоку , чем небеременные. Необходимо контролировать артериальное давление, пульс, температуру тела и выделение мочи. Следует также осуществлять динамическое наблюдение за уровнем креатинина в сыворотке крови.
- Посев мочи проводят до начала лечения антибиотиками. Посев крови можно сделать при тяжелых клинических проявлениях инфекции.
- Для лечения доступны многочисленные противомикробные препараты. Терапию целесообразно начать с ампициллина в дозе 1-2 г. внутривенно с интервалами в 4-6 ч.. Можно использовать такие препараты, как аминогликозиды, цефалоспорины, карбенициллин и, возможно, левомицетин. Если состояние больной, уже получающей лечение по поводу острого пиелонефрита, судя по клиническим проявлениям, ухудшилось, следует применить другой препарат. Если клиническая картина в ближайшие сроки после назначения нового препарата не изменилась, то в подборе соответствующего лекарственного средства может оказать помощь исследование на микробную чувствительность, проведенное при первоначальном посеве.
- При снижении температуры тела больную следует перевести на оральный прием лекарственных средств. Лечение должно продолжаться, по меньшей мере, 10 дней.
- Что касается инфекции нижних отделов мочевых путей, то для решения вопроса об эффективности терапии необходимо сделать повторный посев.
- Многие инфекционисты рекомендуют во время беременности длительное профилактическое лечение всем женщинам, у которых развился пиелонефрит. С этой целью могут быть использованы фурадонин или ампициллин.
ПРАВИТЕЛЬСТВО МОСКВЫ ДЕПАРТАМЕНТ ЗДРАВООХРАНЕНИЯ
ДИАГНОСТИКА И ЛЕЧЕНИЕ ИНФЕКЦИИ МОЧЕВЫХ ПУТЕЙ У БЕРЕМЕННЫХ
Главный нефролог Департамента здравоохранения
Н.А.Томилина
Москва 2005
Учреждение-разработчик: ММА им.И.М.Сеченова, кафедра нефрологии и гемодиализа факультета послевузовского профессионального образования врачей
Составители: к.м.н. Н.Б.Гордовская, к.м.н. Н.Л.Козловская, д.м.н. В.А.Рогов, под редакцией:
д.м.н. профессора Е.М.Шилова, д.м.н. профессора Т.А.Протопоповой
Рецензент: заведующий кафедрой нефрологии Российской академии последипломного обучения д.м.н. профессор В.М.Ермоленко
Предназначение: äëÿ врачей-терапевтов поликлиник и стационаров общего профиля, женских консультаций и роддомов, акушеров-гинекологов
Данный документ является собственностью Департамента здравоохранения Правительства Москвы и не подлежит тиражированию и распространению без соответствующего разрешения
Введение
Инфекция мочевых путей (ИМП) - общее понятие, отражающее внедрение микроорганизмов в ранее стерильную мочевую систему. ИМП часто встречается в амбулаторной и во внутрибольничной практике и поражает преимущественно женщин. Распространенность ИМП у них увеличивается с возрастом, составляя 20% в период 16-35 ëåò è 35% â 36-65 лет (у мужчин соответственно 1 и 20%).
Высокая частота ИМП у женщин обусловлена анатомическими, физиологическими и гормональными особенностями женского организма. К ним относятся:
- короткая уретра;
- близость мочеиспускательного канала к прямой кишке и половым путям, которые в высокой степени колонизированы различными микроорганизмами;
- нарушение гормонального фона вследствие использования оральных контрацептивов;
- атрофия слизистой влагалища, снижение рН, уменьшение образования слизи, ослабление местного иммунитета, нарушение микроциркуляции в органах малого таза в период менопаузы.
При беременности появляются дополнительные факторы, способствующие высокой частоте развития ИМП. Это:
- гипотонияирасширениеЧЛСимочеточников,отмечаемоеуже нараннихсрокахбеременности,чтообусловленогиперпрогестинемией. По мере увеличения срока гестации, к гормональным причинам дилатации присоединяются механические (воздействие увеличенной матки). Эти изменения приводят к нарушению уродинамики;
- увеличение рН мочи вследствие бикарбонатурии, развивающейся как компенсаторная реакция в ответ на гиперкапнию (развитие дыхательного алкалоза в результате физиологической гипервентиляции, свойственной беременным женщинам).
ИМП классифицируют по локализации (ИМП верхних и нижних мочевых путей), по этиологии (бактериальные, вирусные, грибковые), по характеру течения (неосложненные и осложненные). Инфекции верхних отделов мочевых путей включают в себя пиелонефрит, абсцесс
è карбункул почки, апостематозный пиелонефрит; инфекции нижних мочевых путей - цистит, уретрит. Кроме того, выделяют бессимптомную бактериурию. Осложненные инфекции возникают при наличии структурных изменений почек и других отделов мочевыводящего тракта, а также серьезных сопутствующих заболеваний (например, сахарного диабета и др.); неосложненные развиваются в отсутствие какой-либо патологии.
БольшинствослучаевИМПуженщинпредставляетсобойвосходящую инфекцию, когда микроорганизмы из перианальной области проникают в уретру, мочевой пузырь, а далее через мочеточники в почки.
Мочевая инфекция у беременных
Мочевая инфекция во время беременности может проявляться бессимптомной бактериурией, острым циститом и острым пиелонефритом (обострением хронического пиелонефрита).
Бессимптомная бактериурия (ББ)
Под ББ понимают бактериурию, количественно соответствующую истинной (более 100 000 бактерий в 1 мл мочи) минимум в двух пробах при отсутствии клинической симптоматики инфекции.
Распространенность ББ в популяции женщин в возрасте 15-34 летсоставляетпримерно3%,асредибеременныхженщин-6%,варьи- руя от 2 до 9% и более, в зависимости от их социально-экономического положения. У большинства пациенток бактериурия отражает колонизацию периуретральной области, имевшуюся до беременности и рассматривается как фактор риска острого гестационного пиелонефрита, который развивается у 30-40% женщин с нелеченной до беременности ББ. ББ, несмотря на отсутствие клинических проявлений, создающее обманчивое впечатление благополучия, ассоциирована с высокой частотой акушерских осложнений: преждевременных родов, преэклампсии, антенатальной гибели плода, гипотрофии новорожденного. У беременных с ББ чаще отмечают развитие анемии. Персистированию бактериурии способствуют как особенности организма «хозяина» (дефекты местных защитных механизмов - недостаточная выработка нейтрализующих антител), так и микроорганизма, обладающего определенным набором факторов вирулентности (адгезины, гемолизин, К-антиген и др.). Основным возбудителем ББ (как и других видов ИМП) является кишечная палочка. При отсутствии предрасполагающих к развитию ИМП структурных изменений мочевыводящих путей, иммунодефицита и др., ББ не имеет существенного клинического значения и не требует лечения, однако контролируемые исследования, проведенные в последние годы, убедительно показали необходимость лечения ББ у беременных женщин.
Диагностика
Бактериурия - наличие роста микроорганизмов (≥ 10 5 КОЕ/мл) одного и того же вида в двух последовательных пробах мочи, взятых с интервалом 3-7 дней (минимум 24 часа), если она собрана с соблюдением правил асептики.
Причиной бактериурии может быть загрязнение проб мочи, которое следует подозревать, если высеваются различные возбудители или неуропатогенные микроорганизмы. Для диагностики ББ необходимо выполнение бактериологического анализа мочи.
ББ следует дифференцировать с бактериальным вагинозом, который у 20% женщин не диагностируется до беременности.
ББ у беременных является показанием к назначению антибактериальной терапии. При выборе антимикробного препарата следует учитывать его безопасность для плода. Лечение целесообразно проводить после 12 недели беременности.
Препараты выбора:
- амоксициллин внутрь 3-5 ñóò ïî 500 ìã 3 ð/ñóò èëè
- цефалексин внутрь 3-5 ñóò ïî 500 ìã 4 ð/ñóò èëè
- цефуроксим аксетил внутрь 3-5 ñóò ïî 250-500 мг 2 р/сут. Альтернативные препараты:
- нитрофурантоин внутрь 3-5 сут по 100 мг 3 р/сут. Препараты резерва:
- амоксициллин/клавуланат внутрь 3 дня по 625 мг 3 р/сут. Пенициллины, нитрофураны рекомендовано принимать с расти-
тельными препаратами, закисляющими мочу для усиления их действия (клюквенный или брусничный морс).
Профилактическая антибактериальная терапия бессимптомной бактериурии снижает вероятность возникновения острого пиелонефрита у 70-80 % беременных (Kiningham R, 1993).
Острый цистит
Острый цистит является наиболее распространенным вариантом ИМП у женщин. При беременности он развивается в 1-3% случаев, чащев1триместре,когдаматкаещенаходитсявмаломтазеиоказывает давление на мочевой пузырь.
Клинически цистит проявляется учащенным и болезненным мочеиспусканием, болями или дискомфортом в области мочевого пузыря, императивными позывами, терминальной гематурией. Возможны общие симптомы - недомогание, слабость, субфебрилитет. Для диагностики имеет значение выявление лейкоцитурии (пиурии), гематурии, бактериурии. Посев мочи, как правило, не требуется, так как основным возбудителем является кишечная палочка, хорошо поддающаяся коротким курсам антимикробной терапии. Необходимо помнить, что частые позывы к мочеиспусканию, дискомфорт в надлобковой области, «слабый мочевой пузырь», никтурия могут быть
обусловлены самой беременностью и не являются показаниями к назначению терапии. Антибактериальные препараты следует назначать лишь при обнаружении бактериурии, гематурии и/или лейкоцитурии.
Препараты выбора:
- амоксициллин внутрь 5-7 äíåé ïî 500 ìã 3 ð/ñóò;
- цефалексин внутрь 5-7 ñóò ïî 500 ìã 4 ð/ñóò;
- цефуроксим аксетил внутрь 5-7 äíåé ïî 250 -500 ìã 2 ð/ñóò;
- фосфомицин трометамол внутрь 3 г однократно. Альтернативные препараты:
- амоксициллин/клавуланат внутрь 5-7 äíåé ïî 625 ìã 3 ð/ñóò;
- нитрофурантоин внутрь 5-7 äíåé ïî 100 ìã 4 ð/ñóò.
После завершения антимикробной терапии целесообразно использование растительных уроантисептиков с целью закрепления достигнутого эффекта (фитолизин, канефрон, брусничный лист и др.)
Острый пиелонефрит беременных (или обострение хронического пиелонефрита)
Пиелонефрит представляет собой инфекционно-воспалительное заболевание почек с преимущественным поражением тубуло-интер- стициальной ткани, чашечно-лоханочной системы и, нередко, с вовлечением паренхимы. Пиелонефрит занимает первое место в структуре экстрагенитальной патологии. Во время беременности частота его достигает 10% и выше.
По данным Минздрава РФ в 2001 году 22% беременных женщин перенесли гестационный пиелонефрит или обострение хронического пиелонефрита. Гестационный пиелонефрит - тяжелое заболевание, которое может оказать неблагоприятное воздействие на течение беременности и состояние плода.
Исследованиями последних лет установлено, что гестационный пиелонефрит ассоциирован с высокой частотой развития гестозов, характеризующихся ранним началом и тяжелым течением, самопроизвольного прерывания беременности и преждевременных родов, которые отмечаются у 15-20% беременных с этой патологией. Частым следствием гестационного пиелонефрита являются гипотрофия и синдром задержки внутриутробного развития плода, выявляемые у 12-15% новорожденных. Кроме того, у женщин, перенесших гестационный пиелонефрит, часто развивается железодефицитная анемия (в 35-42% наблюдений) (Елохина Т.Б. и соавт., 2003). Во время беременности нередко наблюдается и обострение ранее существовавшего у пациентки хронического пиелонефрита.
Среди факторов риска развития пиелонефрита во время беременности наиболее важными являются: ББ (у 30-40% пациенток), пороки развития почек и мочевых путей (у 6-18%), камни почек и мочеточ- ников (около 6%), рефлюксы на различных уровнях, воспалительные заболевания женских половых органов, сексуальная активность, метаболические нарушения. Риск мочевой инфекции увеличивают хронические заболевания почек, имеющиеся у женщин: поликистоз почек, губчатая почка, интерстициальный нефрит, ХГН. Развитию гестационного пиелонефрита способствуют и нарушения уродинамики, обусловленные беременностью (расширение внутриполостной системы почки).
Таким образом, группу повышенного риска для возникновения гестационного пиелонефрита составляют:
- беременные, ранее перенесшие урологические заболевания;
- латентно протекающие заболевания почек;
- ÁÁ;
- наличие интеркуррентных воспалительных заболеваний;
- местные факторы, нарушающие уродинамику (крупный плод, узкий таз, многоводие, многоплодие).
Этиология и патогенез
Наиболее частыми возбудителями гестационного пиелонефрита являются представители семейства Enterobacteriaceae (грамотрицательные палочки), из которых на долю кишечной палочки приходится 75-85 %, клебсиеллы и протея 10-20%, синегнойной палочки - 7%. Сравнительнорежепиелонефритвызываютграмположительныекокки (стрептококки группы В, энтерококки, стафилококки) - около 5% случаев. В последние годы в развитии тяжелых форм пиелонефрита возросла роль госпитальных штаммов грамотрицательных бактерий, отличающихся высокой вирулентностью и множественной резистентностью к антимикробным препаратам, как возбудителей.
Острый пиелонефрит беременных почти в половине случаев развивается на 20-30 неделях и в трети - на 31-40 неделях беременности. После родов опасность развития пиелонефрита остается высокой еще в течение 2-3 недель, пока сохраняется дилатация верхних мочевых путей. Послеродовый пиелонефрит является, как правило, обострением хронического процесса, существовавшего до беременности.
Патогенетической основой развития инфекции является нарушение кровообращения в почке, главным образом венозного оттока, обусловленное расстройствами уродинамики. Повышение внутрилоханочного и внутричашечного давления в результате нарушенного пассажа мочи ведет к сдавлению тонкостенных вен почечного синуса,
разрыву форникальных зон чашечек с прямым попаданием инфекции из лоханки в венозное русло почки.
Клиническая картина и течение пиелонефрита
Острый пиелонефрит беременных обычно начинается с симптомов острого цистита (учащенное и болезненное мочеиспускание, боли в области мочевого пузыря, терминальная гематурия). Спустя 2-5 дней (особенно без лечения) присоединяются лихорадка с ознобами и потами, боли в поясничной области, явления интоксикации (головная боль, иногда рвота, тошнота). В анализе мочи - лейкоцитурия, иногда пиурия, бактериурия, микрогематурия, цилиндрурия. Протеинурия, как правило, незначительная. Макрогематурия возможна при почеч- ной колике, обусловленной МКБ, сосочковым некрозом. В крови отмечается лейкоцитоз с нейтрофильным сдвигом (возможны лейкемоидные реакции), в тяжелых случаях - умеренное снижение уровня гемоглобина диспротеинемия с преобладанием α-2 глобулинемии. При тяжелом течении гестационного пиелонефрита, сопровождающемся высокой лихорадкой и катаболизмом, возможно развитие олигурии в результате экстраренальных потерь жидкости (обильная потливость при недостаточном потреблении). В этих случаях могут отмечаться признаки нарушения функции почек: снижение СКФ и повышение уровнякреатининасыворотки.У3-5%пациентоксострымгестацион- ным пиелонефритом возможно развитие ОПН, вклад в которую вносит тяжелый воспалительный процесс per se (как таковой) и вызванные им гиперкатаболизм и падение АД, а также локальное нарушение гемодинамики. Последнее, как полагают, обусловлено высокой чувствительностью стенки сосудов при беременности к вазоактивному эффекту бактериальных эндотоксинов или цитокинов (Petersson C. et al., 1994).
Ó 20-30% женщин, перенесших в прошлом острый пиелонефрит, возможно обострение процесса во время беременности, особенно в поздние сроки.
Диагноз и дифференциальный диагноз
Для постановки диагноза гестационного пиелонефрита имеют значение местные симптомы (боль и напряжение мышц в поясничной области, положительный симптом поколачивания), исследования осадка мочи количественными методами, бактериологическое исследование мочи, ультразвуковое сканирование почек. Ультразвуковое исследование позволяет выявить конкременты, крупные гнойники в паренхимепочки,дилатациючашечно-лоханочнойсистемы.Рентгено- логическиеметодыисследования(обзорнаяиэкскреторнаяурография, радиоизотопная ренография) используются только в послеродовом
периоде. Применение обзорной урографии допустимо после 2-îãî месяца беременности при показаниях к оперативному вмешательству.
Дифференциальный диагноз гестационного пиелонефрита сложен. При наличии лихорадки его следует проводить с инфекцией респираторного тракта, виремией, токсоплазмозом (серологический скрининг), при острых абдоминальных болях - с острым аппендицитом, острым холециститом, желчной коликой, гастроэнтеритом, фиброматозом матки, отслойкой плаценты и другими причинами.
Для острого аппендицита характерна локализация болей по центру или в правом нижнем квадранте живота, рвота, повышение температуры (обычно не столь значительное как при пиелонефрите) без озноба и потливости.
Для острого холецистита или холелитиаза характерна боль в верхнем правом квадранте живота с иррадиацией в правое плечо, возможны желтуха, лихорадка и лейкоцитоз. Решающим для дифференциального диагноза является ультразвуковое исследование брюшной полости.
Упорные боли и гематурия при пиелонефрите могут быть связаны как с его осложнениями (апостематозный пиелонефрит, карбункул почки), так и с другими причинами. Так, иногда анатоми- ческие изменения, обусловленные беременностью, могут проявляться очень значительным растяжением лоханок и мочеточников, что приводит к так называемому «синдрому чрезмерного растяжения» и/или внутрилоханочной гипертензии. Определенным ориентиром для дифференциального диагноза служит улучшение симптоматики после позиционной терапии (придание положения на «здоровом» боку, коленно-локтевого положения), при отсутствии облегчения показана катетеризация, в том числе катетером-стентом, и даже нефростомия. Осложнения гестационного пиелонефрита могут представлять угрозу жизни женщины. Наиболее грозным из них является респираторный дистресс-синдром взрослых, сопровождающийся печеночными и гематологическими нарушениями, сепсис, бактериемический шок, нетравматические разрывы мочевого тракта. Диагностику латентно текущего хронического пиелонефрита у беременных может затруднять присоединение нефропатии беременных с тяжелым гипертоническим синдромом, маскирующей основное заболевание.
Лечение гестационного пиелонефрита представляет собой сложную задачу, поскольку применяемые антимикробные препараты должны сочетать эффективность в отношении возбудителя с безопасностью для плода. Особенности уродинамики при беременности и связанные с ними особенности течения пиелонефрита обуславливают
принципы лечения этого вида ИМП. К ним относятся: необходимость длительной терапии, комплексный подход к лечению, включающий сочетание терапевтических и при необходимости хирургических методов; максимальная индивидуализация терапии, направленная на устранение конкретной причины нарушений уродинамики у каждой пациентки.
Терапевтические методы:
- антибактериальные препараты (антибиотики, уроантисептики);
- дезинтоксикационная терапия;
Фитопрепараты.
Методы восстановления уродинамики:
- позиционная терапия;
- катетеризация мочеточников, в том числе катетером-стентом. Хирургические методы:
- декапсуляция почки;
- вскрытие гнойных очагов;
- наложение нефростомы;
Нефрэктомия.
Основой антибактериальной терапии являются антибиотики. Антибиотики могут оказывать эмбрио- и фетотоксическое действие. Риск возникновения патологических изменений в организме плода особенно велик в первые 10 недель беременности (период эмбриогенеза), поэтому выбор антибиотика полностью зависит от срока беременности. Условием успешной антибактериальной терапии является восстановление нормального пассажа мочи, идентификация возбудителя с определением его чувствительности.
Впериодбеременностивозможноназначениепрепаратовизгруппы бета-лактамов: аминопенициллины (ампициллин, амоксициллин), высоко активные в отношении кишечной палочки, протея, энтерококков.Однако их недостатком является подверженность действию специфических ферментов - бета-лактамаз, высокая частота устойчивости внебольничных штаммов кишечной палочки к ампициллину (свыше 30%) случаев, поэтому препаратами выбора являются ингибиторзащищенные пенициллины (ампициллин/сульбактам, амоксициллин/клавуланат), активные как в отношении грамотрицательных бактерий, выделяющих бета-лактамазы, так и стафилококков.
Препаратами, специально предназначенными для лечения инфекций, вызванных синегнойной палочкой, являются карбенициллин, уреидопенициллины.
Наряду с пенициллинами применяют и другие бета-лактамные антибиотики - цефалоспорины, создающие в паренхиме почки и моче высокие концентрации и обладающие умеренной нефротоксичностью.
Инфекции мочеполовой системы при беременности не являются редкостью в настоящее время. Организм будущей мамы по многим причинам физиологического характера становится уязвимым для внедрения и размножения патогенной микрофлоры. Поэтому инфекционное поражение органов мочевыведения наблюдается у 10% женщин в период вынашивания плода.
У беременных наиболее частыми проблемами становятся пиелонефрит, цистит, и бессимптомное носительство, которое проявляется в виде . Симптоматика заболеваний может быть выраженной, или сглаженной.
Причины появления
Расположение женских половых и мочевыводящих органов возле заднего прохода способствуют заносу оттуда инфекции, которая благодаря короткому мочеиспускательному каналу быстро проникает в мочевой пузырь и наверх, в почки.
Патогенная и условнопатогенная флора начинает быстро размножаться благодаря тому, что при беременности происходит расслабление гладкой мускулатуры под влиянием избытка прогестерона, что ухудшает выведение мочи и способствует ее застою. Происходит некоторое расширение почечно-лоханочной системы, а также снижается тонус мочевого пузыря.
Если при этом беременная не соблюдает гигиену, имеет беспорядочные половые связи, скрытые инфекции при беременности которые чаще всего обостряются, эндокринные заболевания, то развитие мочеполовой инфекции имеет высокую вероятность.
Кроме этого, во время беременности меняются некоторые свойства мочи. Она ощелачивается, в ней появляются аминокислоты и глюкоза. Эти условия способствуют усиленному размножению кишечной палочки – условнопатогенному микроорганизму, который попадая в мочеполовые пути, вызывает воспалительный процесс на фоне пониженного иммунитета. Он же является совершенно нормальной флорой в кишечнике.
Что бывает при отсутствии лечения
Чаще всего развитие мочеполовых инфекций при беременности удается купировать, и проходят они без особых осложнений. Но отсутствие своевременного обращения и не вовремя начатое лечение могут привести к большим проблемам, как у будущей мамы, так и у плода, в результате этого развивается:
- гипертензия;
- анемия;
- воспаление в околоплодном пространстве и оболочке.
Самое опасное, что это приводит к выкидышу, поскольку у плода наступает выраженная гипоксия. У малыша после рождения, в том случае если у матери была недолеченнная мочеполовая инфекция, возможно развитие инфекции. Такие малыши часто стоят на учете в поликлинике, как предрасположенные к простудным заболеваниям.
Как проявляются инфекции при беременности
Все инфекционные заболевания могут при беременности носить ярко выраженный характер, или же протекать латентно, без особых признаков патологии.
Инфекция мочевого пузыря при беременности диагностируется в большинстве случаев. Для острого цистита характерны следующие проявления:
- боль при опорожнении мочевого пузыря;
- желание сходить в туалет при пустом мочевом пузыре;
- наличие крови и лейкоцитов в урине;
- боль в нижнем отделе живота;
- температура и симптомы лихорадки при наиболее выраженном процессе, или парадоксальное снижение температуры.
Опасность цистита состоит в том, что в 15% случаев он переходит в пиелонефрит при восходящем заносе инфекции.
При бактериурии симптомов практически не отмечается. Диагноз ставится на основе получения результатов анализа мочи (нахождение в ней микроорганизмов). Но это не означает, что в данном случае не стоит принимать меры.
При пиелонефрите происходит воспаление ткани почек под воздействием патогенной флоры. Он констатируется после 12 недели беременности. При этом женщина чувствует ноющую боль в пояснице, у нее повышается температура, возникают симптомы интоксикации – тошнота и рвота. Это самое опасное состояние из всех заболеваний мочевыводящей системы при вынашивании плода.
Как определить инфекцию
Диагностика инфекции мочевыводящих путей у беременных обычно трудностей не вызывает. Диагноз ставится на основании жалоб и симптомов, а также исследования урины – общего и по Нечипоренко. Анализ крови может подтвердить наличие воспалительного процесса, а в моче могут быть обнаружены бактерии.
Такие виды анализов назначаются практически каждой женщине, находящейся в положении, поскольку только таким способом определяются инфекции, протекающие безо всяких симптомов.
Если в обязательных исследованиях результаты указывают на патологический процесс, то после этого необходимо сделать дополнительные. Для заболевания почек нужно . Другие же методики (радиоизотопное или рентгенологическое исследование) не рекомендуются вследствие их отрицательного действия на плод. Их выполняют только в случае крайней необходимости.
Как лечить
Лечение мочеполовой инфекции при беременности должен назначать только опытный специалист. Многие лекарственные средства в этом случае категорически противопоказаны, поскольку токсичны для плода.
Цистит
Цистит обычно лечится без антибиотиков, в крайнем случае, их используют после трех месяцев. С 3 по 6 месяц используются защищенные пенициллины и цефалоспорины второго поколения. После 6 месяцев можно принимать цефалоспорины последних поколений – 3 и 4. Курс лечения составляет 14 дней, прекращать его раньше нельзя, даже после полного исчезновения признаков заболевания.
После лечения, через две недели, проводится повторное исследование мочи на наличие бактериальной флоры.
Лечить бессимптомную бактериурию следует по этой же схеме. Не стоит игнорировать данное заболевание, поскольку оно, несмотря на отсутствие признаков, переходит в пиелонефрит.
Пиелонефрит
Особого внимания и осторожного подхода в лечении требует пиелонефрит при беременности. При выраженном процессе воспаления беременную помещают в специализированный стационар, где антибиотики вводят ей внутривенно. После чего переходят на прием их вовнутрь. Все время лечения врач контролирует состояние женщины и плода, для того, чтобы не допустить преждевременных родов.
Очень важно для окончательного выздоровления пройти курс антибактериальной терапии полностью. Это позволит избежать рецидива заболевания.
Неплохо использовать в данной ситуации Канефрон – растительный препарат, который действует как антибактериальное, мочегонное и противовоспалительное средство. Его эффективность при воспалении почек во время вынашивания плода доказано многими исследованиями ученых.
Выраженное обострение заболевания в последнем триместре, симптомы лихорадки и интоксикации опасны для жизни матери и плода, и являются показанием для проведения кесарева сечения.
Чем опасны такие состояния
Инфекционные заболевания почек, мочевыводящих путей и половых органов при беременности могут осложниться следующими патологическими состояниями:
- развитием гестоза;
- снижением гемоглобина (анемией);
- возникновением токсического шока;
- резким падением или подъемом давления;
- кислородной недостаточностью для плода;
- воспалением плаценты и ее недостаточностью;
- гибель плода или преждевременные роды;
- осложнения в родах и после них.
Всех вышеперечисленных осложнений можно избежать, если своевременно пройти обследование и лечение.
Профилактика
Для того чтобы во время вынашивания плода не возникала мочеполовая инфекция, необходимо:
- Планировать беременность заранее, и пролечить все хронические заболевания и источники инфекции в организме.
- При наличии эндокринной патологии следует при помощи лекарственных средств привести гормональный статус к нормальным показателям.
- При беременности пить достаточное количество воды и напитков (исключением является выраженная отечность).
- Опорожнять мочевой пузырь до конца следует при каждом позыве.
- Никогда в период вынашивания малыша не использовать спринцевание.
- Соблюдать правила гигиены как общей, так и в интимной жизни. При беременности нельзя принимать ванну, нижнее белье рекомендуется ежедневно менять.
- При наличии хронических форм заболевания принимать профилактический курс растительных уроантисептиков.
- Своевременно сообщать врачу о малейших отклонениях и симптомах.